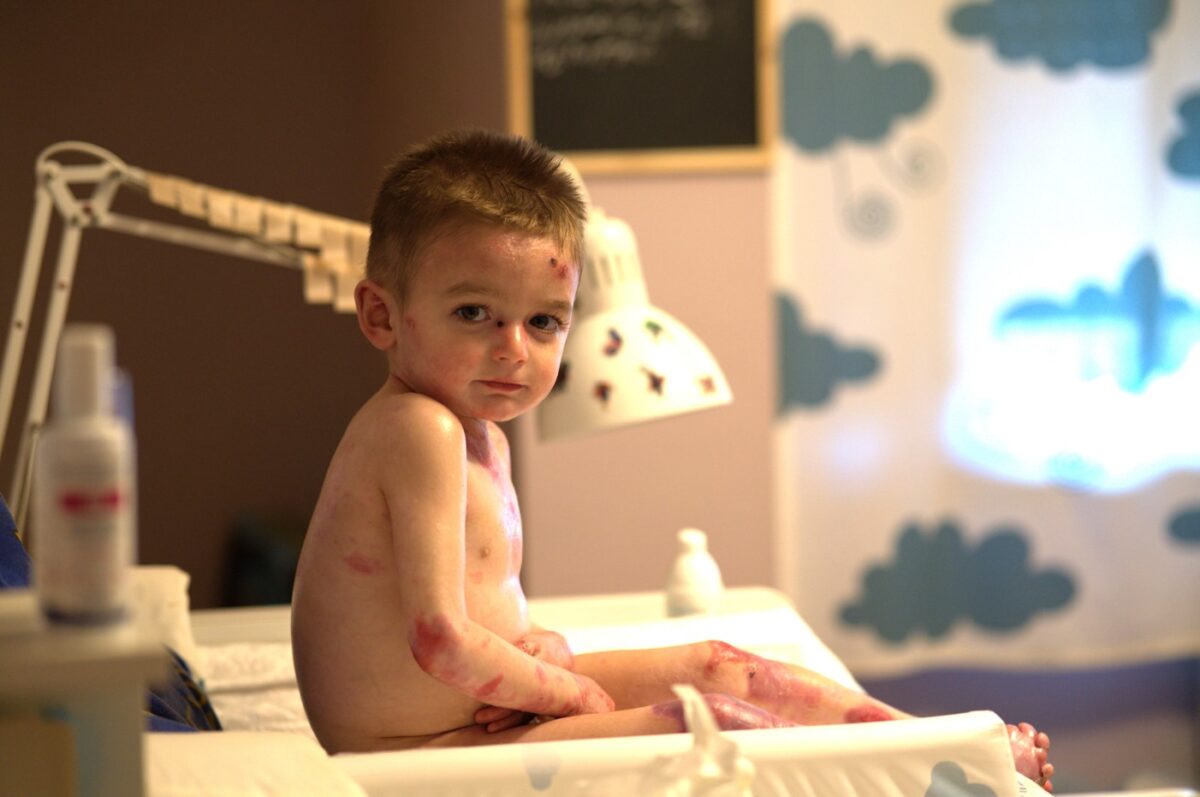
“Cuando el FILSUVEZ, medicamento desarrollado por la farmacéutica Amryt Pharma (ahora Chiesi), fue aprobado por la Agencia Europea del Medicamento (EMA) en junio de 2022, las familias con Epidermólisis bullosa (EB) o Piel de Mariposa, vieron por fin un halo de esperanza.
Ante una enfermedad que supone tener de forma continua heridas abiertas hasta en el 90% del cuerpo, y que aún no tiene cura, el acceso de este primer tratamiento indicado para la EB distrófica y juntural de aplicación tópica, es clave para mejorar su calidad de vida, ya que deben someterse diariamente a dolorosas curas diarias de hasta cinco horas”, afirma Evanina Morcillo Makow, directora de la ONG DEBRA Piel de Mariposa.

Sin embargo, la burocracia sanitaria está atrasando la aprobación en España de este medicamento a base de corteza de abedul, que agiliza la cicatrización de las heridas.
Por eso, desde la organización, piden “que se cumplan los plazos establecidos y que se acelere al máximo el proceso para que las personas afectadas puedan acceder lo antes posible al tratamiento. De este modo, se evitaría un sufrimiento innecesario de unas familias que ya llevan esperando dos años, y que tendrán que esperar otros tres más hasta que se incluya en el Sistema Nacional de Salud. “Un tiempo en el que las heridas siguen abriéndose, y en el que se desarrollan complicaciones más severas, tales como carcinomas e infecciones generalizadas”.
“Un hecho desesperante”, según la Asociación ya que no se podrían superar los 6 meses, según marca el ‘Artículo 3.4 del Real Decreto sobre la reorganización de la intervención de precios de las especialidades farmacéuticas de uso humano’, y según confirma el derecho comunitario (Directiva 89/105/CEE del Consejo de 21 de diciembre de 1988).
Plazos para la aprobación de un medicamento huérfano
Desde que un tratamiento recibe la designación de medicamento huérfano (tal y como se conocen los tratamientos prescritos para las enfermedades raras), se deben pasar por diversas fases:
Tras la revisión de la Agencia Europea del Medicamento (EMA), y una vez que la Comisión Europea lo autoriza, la Asociación Española de Medicamentos y Productos Sanitarios (AEMPS) publica el Informe de Posicionamiento Terapéutico (IPT). Un paso que, por cierto, no existe en otros países de la Unión Europea, como Alemania.

Seguidamente, se asigna un Código Nacional. Un proceso que, junto con el IPT, suele conllevar una espera de un año y medio. Una vez que se negocia el precio de reembolso con el Ministerio de Sanidad (entre 2 y 3 años), se incluye definitivamente en el Sistema Nacional de Salud. La ley, sin embargo, establece un plazo máximo de 6 meses y no de 3 años en este último tramo.
Es decir, que desde que el tratamiento ha pasado todas las pruebas y ensayos clínicos sobre su eficacia y seguridad, los pacientes deben esperar aproximadamente 5 años para poder beneficiarse de su efecto.
Farmaindustria indica a este respecto, que “la Administración Pública debería establecer criterios claros, con plazos determinados, que permitan a las compañías farmacéuticas conocer cómo tienen que realizar sus propuestas para que los medicamentos huérfanos entren en la financiación de forma más rápida y eficaz”.
Solicitud como medicamento extranjero
El Filsuvez ya está incluido en el sistema nacional de salud de países como Alemania, por lo que algunas familias han podido solicitarlo a través de su hospital como “medicamento en situaciones especiales” (medicamento extranjero).
El problema, según indican desde la ONG, es que, “de nuevo, se encuentran con más trabas burocráticas y un proceso tedioso que, en muchas ocasiones, se salda con una negativa por parte del hospital, generando así una gran inequidad entre las familias”. Esto sucede, como afirma Núria Tarrats, responsable de investigación de DEBRA, por varios motivos:
“Esta desigualdad viene dada porque en España tenemos 17 sistemas sanitarios distintos. Dependiendo de la comunidad en la que vivan las familias, van a tener más o menos facilidades de obtener este medicamento, tanto por el funcionamiento del propio hospital y de cada Consejería de Sanidad, como por el conocimiento del que disponga el equipo sanitario sobre la enfermedad y sobre los nuevos tratamientos.
Por otro lado, se suma la falta de personal sanitario que, en muchas ocasiones, no puede asumir la carga de trabajo a mayores que supone la puesta en marcha de estos trámites”, sentencia.